检验报告是疾病诊断、治疗方案制定的重要依据,其准确性直接关系到患者的诊疗安全。多数人拿到检验报告时,仅关注实验室检测技术与医生解读水平,却忽略了一个关键事实——约60%~70%的检验误差源于“检验前阶段”。从患者准备到标本送达实验室的全流程,每一步都直接决定报告准确性,需要医、护共同守护。
临床医生:精准引导,奠定“准确基础”
患者身体状态是影响结果的首要因素。作为患者诊疗的“主导者”,医生的精准指导是患者做好检验前准备的核心前提。
1.明确告知患者准备要求:开具检验申请单时,务必向患者清晰说明饮食控制、运动管理等准备细节。若患者检测肝功能、肾功能、血糖、血脂、甲状腺功能、激素时,需叮嘱患者空腹8~12小时(建议次日早8点采血者,前一日晚8点后仅可少量饮用常温白开水)。并叮嘱患者采血前24小时内避免跑步、高强度健身等剧烈运动,以防引发应激反应,导致肌酸激酶、白细胞等指标偏差,影响判断。
2.主动采集关键信息:问诊时需主动询问患者用药史(包括处方药、非处方药、保健品)、特殊治疗史(如化疗、透析、放疗等)、近期检查史(如影像学检查、内镜检查等)。同时关注女性患者生理期、采血前是否存在熬夜、感冒、饮酒等情况,并将这些信息详细记录在病历中,为检验科解读报告及后续诊疗提供完整依据,避免因信息缺失导致结果误判。
护理人员:规范操作,守住“关键环节”
护理人员是标本采集与转运的“执行者”,操作的规范性直接决定标本质量,核心注意事项如下:
1.采血过程:严守“操作规范”
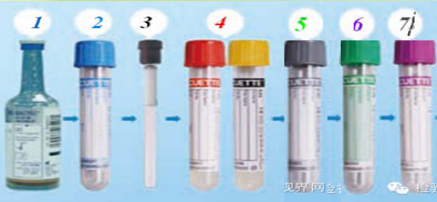
需按固定规则进行:血培养管→凝血管、血沉管→血清管(红、黄、灰色)→肝素管→EDTA管(血常规常用),避免试剂污染。
更换采血管时,针头须与试管垂直,防止针尖沾染前一管试剂,污染新标本。
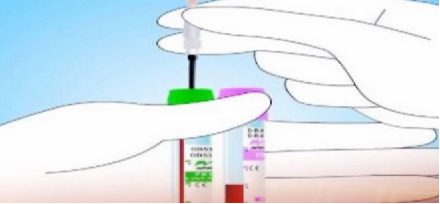
严禁在输液侧手臂采血(输葡萄糖可能致血糖偏高3倍-5倍,输电解质可能致钾、钠偏低);尽量不用留置针(残留封管液易致结果不准确)。
2.抗凝剂使用:把控“核心细节”
血常规、凝血功能等项目需专用抗凝管,操作不当会使标本结果不能反映患者的真实情况:
·抗凝剂匹配
血常规→紫色EDTA管,凝血功能→蓝色枸橼酸钠管。若EDTA混入凝血标本,会破坏凝血因子,导致结果不准。
·关键要求
精准量:血液不足会致抗凝剂过多,使PT、APTT假性延长;量多则抗凝不足,易结块干扰检测。
充分混匀:采血后轻颠采血管5~8次(不剧烈摇晃),避免局部凝固或溶血。
无凝集:抗凝标本出现凝块需重新采血,以防结果不准或堵塞仪器。
3.禁忌操作:直接导致结果失效的行为
绝对禁止采血管互倒样本!不同采血管抗凝剂种类、浓度不同,互倒会致比例失衡或引入杂质(如EDTA管血液倒入血清管,可能致血钾高、血钙低,甚至出现假性危急值),严重影响诊疗。
4.标本运送:结果准确的“最后一公里”
按项目要求存放,如激素检测需冷藏(2-8℃),生化项目需常温(18-25℃),医护人员会用专用转运箱保障温度达标。
标本需尽快送检,长时间放置会致血钾、乳酸、血氨等假性增高,血糖假性降低,影响结果真实性。
检验报告的准确性,是医患信任的基石,更是诊疗安全的保障。唯有临床医生精准引导、护理人员规范操作、检验科严格把控,形成医护协同发力的质控体系,才能让每一份检验报告都成为可靠的诊疗依据,为患者的健康保驾护航。

![]() 公安备案号: 滇公网安备53042202000152
公安备案号: 滇公网安备53042202000152